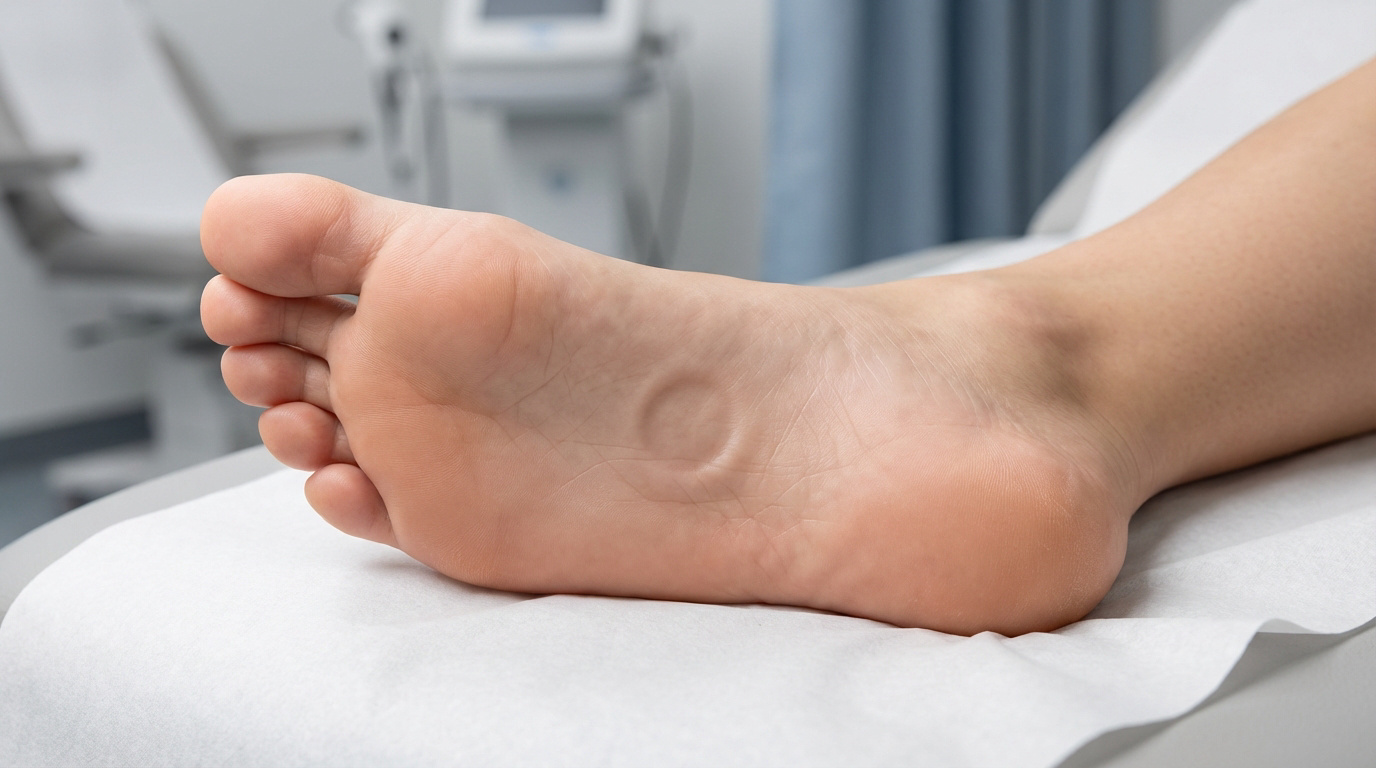
L’essentiel à retenir : la myrmécie est une intrusion virale profonde liée au papillomavirus, se développant verticalement sous la pression podale. Cette structure concave, ceinte d’un anneau d’hyperkératose, exige une distinction rigoureuse avec le cor pour assurer l’éradication de la lésion. La présence de points noirs centraux, issus de capillaires coagulés, constitue le marqueur pathognomonique de cette infection.
La présence d’une verrue creusée, pathologie cutanée techniquement identifiée sous le terme de myrmécie, génère systématiquement une sensation douloureuse d’intrusion mécanique lors de chaque appui podal quotidien. Cet examen détaillé analyse les mécanismes biologiques du papillomavirus humain responsable de cette lésion concave spécifique afin de faciliter une identification clinique rigoureuse. Une compréhension précise des marqueurs visuels pathognomoniques, tels que les micro-vaisseaux coagulés centraux, permet d’orienter le patient vers des protocoles thérapeutiques performants, incluant la cryothérapie ou le laser CO2, pour restaurer durablement l’intégrité physiologique de l’épiderme plantaire.
- Pourquoi votre verrue ressemble-t-elle à un cratère ?
- Reconnaître les signes d’une infection par le VPH
- Comment éviter la propagation de la verrue plantaire
- Quelles solutions pour éliminer une verrue profonde ?
- Réponses aux questions fréquentes sur les verrues creusées
Pourquoi votre verrue ressemble-t-elle à un cratère ?
Après avoir remarqué cette étrange cavité sous votre pied, il est temps de comprendre ce qui se cache réellement derrière cet aspect de cratère volcanique.
La myrmécie : une intrusion profonde dans l’épiderme
La myrmécie constitue la forme de verrue plantaire la plus habituelle. Elle privilégie un développement vertical. La prolifération virale s’effectue vers l’intérieur des tissus cutanés.
Cette pathologie se manifeste par une lésion unique. Elle s’enfonce dans les couches profondes du pied. Son aspect évoque une excavation nettement délimitée.
La myrmécie n’est pas une simple excroissance, c’est une véritable intrusion virale qui colonise les couches profondes de votre derme.
L’apparence de cratère résulte d’une hyperkératose périphérique. La peau s’épaissit autour du centre infecté. Cela crée ce relief concave si caractéristique et reconnaissable.
L’effet de pression et le processus d’enchâssement
Le poids corporel exerce une contrainte mécanique permanente. La station debout force la lésion à s’écraser. Elle s’enclave alors à l’intérieur de la voûte plantaire.
Contrairement aux mains, la pression podale empêche toute croissance vers l’extérieur. Le virus est refoulé vers le derme par la marche quotidienne.
La formation de corne accentue le contraste visuel. Ce processus de défense cutanée renforce l’impression d’un trou central profond.
La structure devient solidaire des terminaisons nerveuses par compression. Cet enchâssement explique la sensibilité accrue. Une verrue creusée nécessite une prise en charge médicale adaptée.
Reconnaître les signes d’une infection par le VPH
Comprendre la structure physique est une chose, mais identifier les marqueurs biologiques du virus du papillome humain en est une autre.
Les points noirs et l’anneau de corne protecteur
L’examen du centre lésionnel révèle des ponctuations sombres. Ces éléments ne constituent pas des racines. Ils correspondent à des micro-vaisseaux sanguins ayant coagulé sous l’épiderme.
L’identification repose sur les critères suivants :
- Anneau périphérique de kératose
- Points sombres centraux
- Interruption des lignes naturelles de la peau
L’observation visuelle précise demeure fondamentale. Elle prévient toute confusion avec une simple callosité ou un mélanome peau photo suspect.
La kératine forme un rempart rigide. Cette structure jaunâtre entoure la zone infectée. Elle maintient la protection du foyer viral interne.
Une douleur vive localisée à chaque pas
La perception douloureuse simule une piqûre d’aiguille vive. La sensation s’apparente à la présence d’un corps étranger dans la chaussure. La douleur s’intensifie lors d’une compression latérale. Ce signe clinique caractérise souvent cette verrue creusée.
Le sujet modifie mécaniquement ses points d’appui. Cette adaptation posturale engendre des répercussions articulaires. Des algies secondaires affectent fréquemment les genoux et le rachis.
La fatigue physique majore l’état inflammatoire. Une déambulation prolongée accentue l’inconfort. Le port de chaussures étroites comprime la zone et aggrave la gêne quotidienne.
Comment éviter la propagation de la verrue plantaire
Puisque la douleur nous rappelle la présence du virus, il devient impératif d’adopter les bons gestes pour ne pas contaminer son entourage.
Les lieux à risques et les modes de transmission
L’évitement des milieux humides protège les zones cutanées vulnérables. Les piscines ainsi que les douches collectives constituent des foyers de prolifération majeurs. Ces espaces permettent l’exposition au papillomavirus humain.
Plusieurs comportements augmentent drastiquement les probabilités d’infection cutanée. Les vecteurs identifiés incluent :
- Marcher pieds nus dans les lieux publics
- Partager sa serviette de bain
- Avoir des micro-coupures sous le pied
La résilience du VPH sur les surfaces aqueuses explique sa persistance environnementale. Ce pathogène exploite la moindre brèche épidermique. Une installation durable s’opère au sein des tissus.
Gestes d’hygiène pour stopper l’auto-contamination
L’adoption de protocoles sanitaires individuels limite la dispersion des cellules virales. Gratter la zone libère des particules infectées vers des tissus sains. Cette action mécanique permet l’auto-inoculation cutanée.
Un protocole de nettoyage rigoureux des mains s’impose après chaque soin. La désinfection systématique interrompt la chaîne de transmission virale. Cette rigueur limite les probabilités de récidive.
Le maintien d’une sécheresse podale rigoureuse prévient l’extension des lésions. L’humidité interdigitale fragilise l’enveloppe protectrice épidermique. Le terrain devient propice au développement d’une verrue creusée ou en mosaïque.
Quelles solutions pour éliminer une verrue profonde ?
Une fois les précautions prises, le combat contre l’infection commence par le choix d’une stratégie thérapeutique adaptée à la profondeur du cratère.
Traitements à domicile et leurs limites réelles
Le traitement topique repose sur l’exfoliation chimique des tissus infectés.
L’acide salicylique dissout la kératine. Ce processus décape les strates cornées. L’objectif reste d’atteindre le virus épidermique.
La protection cutanée demeure impérative. Un ciblage précis évite les brûlures périphériques. La vigilance garantit une cicatrisation saine.
L’auto-traitement échoue face à une verrue creusée profonde. Ces produits pénètrent rarement jusqu’à la base. L’épaisseur cutanée bloque l’action.
L’examen des options pour le traitement des lésions devient nécessaire. L’expertise médicale prime.
L’intervention du spécialiste : cryothérapie et laser
Les protocoles cliniques privilégient la destruction thermique ou l’excision chirurgicale.
La cryothérapie utilise l’azote liquide. Ce choc thermique détruit les cellules infectées. La procédure est rapide. Pourtant, la douleur persiste.
Le laser ou le curetage traitent les cas récalcitrants. Ces méthodes ciblent les volumes handicapants. Le spécialiste intervient après l’échec usuel.
Le recours à un professionnel garantit une élimination complète de la racine virale, évitant ainsi des mois de souffrance inutile.
La guérison devient certaine.
Le suivi post-opératoire permet une régénération optimale. Retrouver un appui plantaire normal exige une cicatrisation sans faille.
Réponses aux questions fréquentes sur les verrues creusées
Pour clore ce guide, répondons aux doutes qui persistent souvent lorsqu’on observe l’évolution de sa guérison sous le pied.
Différencier verrue, cor au pied et durillon
La confusion entre ces lésions cutanées s’avère fréquente. Le cor résulte d’une accumulation de tissus morts générée par des frottements mécaniques. Contrairement à la verrue plantaire, son origine n’est jamais virale.
Ce tableau synthétise les disparités majeures pour un auto-diagnostic rapide. La distinction repose sur l’étiologie et l’aspect visuel observé.
| Critère | Verrue Plantaire | Cor au pied |
|---|---|---|
| Origine | Virus | Pression |
| Points noirs | Présents | Absents |
| Douleur / Aspect | Latérale / Cratère | Directe / Cône inversé |
Le durillon présente une morphologie distincte. Plus étendu et moins profond, il colonise les zones de forte sollicitation. On le retrouve majoritairement sous le métatarse ou au niveau du talon.
Trois étapes valident l’identification. Voici les contrôles à effectuer :
- Vérifier les points noirs
- Tester la douleur latérale
- Observer les lignes cutanées
Comment savoir si la verrue est enfin morte ?
L’élimination des points noirs centraux constitue le signal de guérison principal. Ce phénomène atteste de la résorption des vaisseaux sanguins infectés. La structure de la verrue creusée est alors neutralisée.
La restauration des lignes cutanées confirme la fin du processus. Les dermatoglyphes doivent traverser l’ancienne zone lésée sans rupture. L’épiderme retrouve ainsi sa continuité physiologique normale et saine.
La disparition de toute sensibilité résiduelle valide le succès thérapeutique. Une pression ferme ne doit plus engendrer de gêne. La peau récupère sa souplesse et sa fonction protectrice initiale.
La myrmécie, lésion plantaire concave, résulte d’une intrusion virale profonde exigeant une expertise clinique précise. Le recours aux protocoles spécialisés neutralise le foyer infectieux et interrompt la transmission. Une intervention diligente permet la restauration intégrale de l’épiderme, assurant le rétablissement d’un appui plantaire indolore.